Чек-ап для женщин: содержание и особенности
Рассказываем про специальное комплексное обследование для женщин, которое стоит пройти, особенно если вы давно не посещали врачей или планируете беременность.

Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Если вас беспокоят неясные боли и плохое самочувствие, вы давно не посещали врачей или планируете беременность — пройдите полный медицинский осмотр, чтобы исключить серьёзные патологии. В чек-ап для женщин входит большое количество обследований и анализов — в итоге вы получите полную информацию о своём организме.
Чек-ап или диспансеризация?
Чек-ап — полный медосмотр всего организма. Существуют программы, ориентированные на определённые болезни, возраст или пол. Если вы хотите пройти осмотр, и выбираете между чек-апом и диспансеризацией в поликлинике, обратите внимание на их отличия:
- диспансеризацию можно пройти только раз в три года, тогда как чек-ап можно проходить ежегодно;
- при диспансеризации всех врачей, анализы и УЗИ вы будете проходить в плановом порядке, и осмотр может затянуться на несколько дней. На прохождение чек-апа потребуется всего пара часов, за которые вы сдадите анализы, пройдёте УЗИ, ЭКГ, томографию и со всеми результатами посетите нужных врачей;
- в поликлинике по месту жительства может отсутствовать нужное оборудование;
- чек-апы проходят по готовым программам. В диспансеризацию входит несколько обязательных анализов, а дальнейших врачей выбирают, ориентируясь на их результаты и жалобы пациента.
Каких болезней стоит опасаться женщинам?
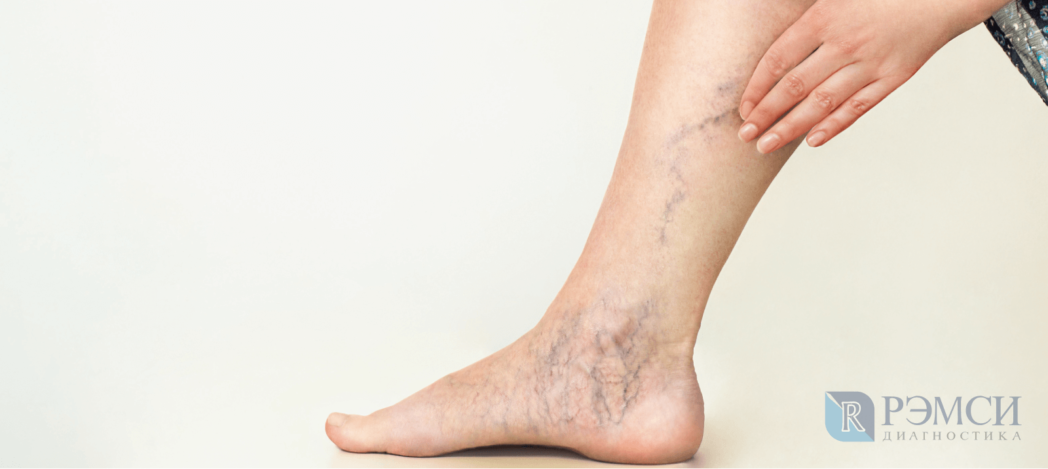
В силу физиологии, женщины больше мужчин склонны к некоторым заболеваниям: аутоиммунным процессам, тревожным расстройствам, остеопорозу, диабету. И если это можно связать с различиями в нервной системе и обмене веществ, то некоторые болезни развиваются у девушек только из-за образа жизни:
- обувь на каблуках приводит к быстрому развитию варикозного расширения вен,
- диеты и ограничения в питании могут спровоцировать заболевания желудочно-кишечного тракта,
- подъём тяжестей и занятия силовыми видами спорта может привести к повреждениям органов малого таза.
Половая система женщин более хрупкая, чем у мужчин. На её здоровье влияет всё: образ жизни, уровень стресса, гормональный фон, приём лекарств. При этом женщины часто терпят дискомфорт и боль в области малого таза, считая её нормой, отчего могут пропустить начало развития болезни. Патологии эндометрия матки могут распространиться и дать осложнения на все близлежащие органы. Новообразования на яичниках могут быть как физиологическими и исчезнуть через один-два месяца, так и быть поводом для серьёзной операции и удаления придатков. И если на общее состояние женщины подобные недуги могут не повлиять, то с планированием детей начнутся проблемы.
Разумеется, не стоит думать только об этой сфере. Женщины, как и мужчины, подвержены болезням сердечно-сосудистой системы, производственным травмам и онкологическим заболеваниям. Риск всегда есть, особенно если не посещать специалистов вовремя.
Какие обследования входят в чек-ап для женщин?
Молодые женщины мало подвержены болезням сердца и обмена веществ. Чаще они проводят осмотры во время планирования семьи. Для активной здоровой жизни нужно провериться не только на фертильность и уровень гормонов, но и на самые распространённые заболевания внутренних органов. Именно поэтому в чек-ап для женщин до 40 лет обязательно входят следующие обследования:
- общий и биохимический анализ крови — по их результатам можно оценить общее состояние организма, наличие инфекции, работоспособность некоторых органов — почек, печени, поджелудочной железы;
- общий анализ мочи — предоставляет общую информацию о состоянии почек и обмена веществ;
- липидограмма — покажет риски атеросклероза;
- анализы на ВИЧ, сифилис и гепатит B;
- уровень тиреотропного гормона, который отвечает за обменные процессы организма;
- ЭКГ — на кардиограмме видно большинство заболеваний сердца даже в начальных стадиях;
- КТ лёгких — для обследования дыхательной системы;
- УЗИ щитовидной железы и органов брюшной полости — на нём будут видны имеющиеся проблемы в печени, почках, надпочечниках, желчном пузыре и поджелудочной железе;
- УЗИ молочных желёз — поможет обнаружить возможные новообразования;
- УЗИ малого таза — с ним можно диагностировать почти все заболевания матки и яичников.
И перед, и после обследования вам обязательно назначат встречу с терапевтом. Он сможет рассказать, на какие обследования стоит обратить внимание, оценить результаты анализов, а также направить вас к более узким специалистам.
Чем отличается осмотр после 40 лет?
С возрастом все системы организма начинают работать хуже — это неизбежно. Повышается риск инсульта и злокачественных новообразований, изменяется гормональный фон. Эстроген является естественной защитой организма от многих болезней, и поэтому у женщин после наступления климакса резко ухудшается здоровье. Именно поэтому в чек-ап для женщин после 40, помимо вышеописанных обследований, входят также:
- анализ на гормоны (фолликулостимулирующий и эстрадиол) — женские гормоны, которые отвечают за здоровье, настроение и способность к деторождению;
- анализ на общий кальций — этот элемент отвечает не только за состояние костей, но и за кроветворение и состояние нервных клеток;
- исследование кала на скрытую кровь — с возрастом повышается риск рака прямой кишки;
- наличие онкомаркеров СА-125 и СА 15-3 — это антитела на рак матки, яичников и молочной железы;
- УЗИ сердца;
- УЗИ брахиоцефальных артерий — для оценки риска атеросклероза и инсульта.
Что нужно знать об обследованиях?
Кровь на анализ сдают с утра натощак, или вечером через 8 часов после еды. Перед этим не ешьте тяжёлую, острую, жирную пищу, алкоголь и не принимайте лекарства. Перед сбором мочи на анализ тщательно проведите гигиенические процедуры: в противном случае результаты могут быть неверными.
От пищи придётся воздержаться в том числе и из-за УЗИ. Органы малого таза будет тяжело рассмотреть при наполненном кишечнике, который из-за увеличенного объёма перекроет поле зрения.
Результаты на гормоны зависят от менструального цикла, поэтому на первичной консультации терапевта обязательно назначьте подходящий день для сдачи анализов. Фолликулостимулирующий гормон сдаётся на 3–8 или 19–21 дни, а эстрадиол — на 6–7. Возможно, сдачу крови из-за этого придётся разбить на два этапа. Перед сдачей анализа постарайтесь избегать стрессов и тяжёлых нагрузок. Кроме того, если вы принимаете препараты гормональной контрацепции, обязательно скажите об этом терапевту — скорее всего, вам придётся на некоторое время прекратить ими пользоваться и отложить сдачу анализов.
После осмотра с готовыми результатами вы по необходимости сможете посетить интересующих врачей — кардиолога, пульмонолога, гинеколога и маммолога. Если результаты чек-апа буду хорошими, то консультации специалистов скорее всего не понадобятся.
Подобную проверку рекомендуется проходить раз в год для качественного контроля за здоровьем. Если вы проходит её не в первый раз, обязательно возьмите результаты с прошлого чек-апа: терапевт и врач УЗИ сможет сразу же сравнить показатели, определить динамику и посоветовать лечение.
Чек-ап для женщин: какие анализы нужно сдавать обязательно и в каком возрасте
В рачи уверяют: лучший способ избежать болезней 21 века – вовремя и регулярно сдавать минимум необходимых анализов. В каком возрасте стоит проходить те или иные обследования, рассказала Ольга Белоконь, практикующий акушер-гинеколог и блогер (@doctor_belokon) с более 1,5 млн подписчиков, автор книги «Я женщина. Всё о женском здоровье, контрацепции, гормонах и многом другом» (появилась в продаже в ноябре). Ольга адепт доказательной медицины, поэтому смело сохраняйте этот чек-ап в закладки!

Если вам от 18 до 39 лет
Время от времени необходимо посещать врача, даже если у вас нет никаких жалоб, это может помочь избежать проблем в будущем. Например, высокий уровень сахара или холестерина в крови может не иметь никаких проявлений на ранних стадиях. Простой анализ крови может проверить их уровень и вовремя начать лечение.

Скрининг артериальной гипертензии
Проверяйте артериальное давление не реже одного раза в два года. Однако если верхняя цифра (систолическое давление) находится в диапазоне от 120 до 139 мм рт. ст. или нижняя (диастолическое давление) — в диапазоне от 80 до 89 мм рт.ст., проверяться следует каждый год. А если верхний показатель становится больше 140 или же второе (нижнее) значение начинает превышать 90, пора обратиться к терапевту/кардиологу/семейному врачу.
Скрининг гиперхолестеринемии
Рекомендуемый возраст для скрининга уровня холестерина для женщин составляет 20–45 лет. Исследуется общий холестерин и его фракции (ЛПВП, ЛПНП, триглицериды). При получении нормального результата повторный анализ проводится через 5 лет. Исследование можно сделать раньше, если сильно поменялся характер питания и появился избыточный вес/ожирение. При наличии сахарного диабета, сердечно-сосудистых заболеваний, заболеваний почек и пр. может потребоваться более тщательный мониторинг. При повышенном результате анализа обратитесь к терапевту/семейному врачу для получения дальнейших рекомендаций.
Скрининг сахарного диабета
Если артериальное давление составляет 140/80 мм рт. ст. и выше, есть ожирение или избыточный вес, родственники первой линии с сахарным диабетом первого типа, следует обязательно сдать глюкозу крови натощак и (иногда) гликированный гемоглобин один раз в год.
Посещение стоматолога
Регулярно ходите к стоматологу один-два раза в год для профилактической профессиональной чистки зубов и лечения мелкого кариеса при его появлении.
Вакцинация
Желательно ежегодно делать прививку от гриппа. После 19 лет проводится вакцинация против столбняка, дифтерии и коклюша, если ее не проводили ранее в подростковом возрасте. Далее каждые 10 лет проводится ревакцинация от столбняка и дифтерии. Можно привиться от ветряной оспы (ветрянки), если вы ею не болели и никогда не делали прививку. Во взрослом возрасте заболевание переносится крайне тяжело. Также можно сдать анализ крови на IgG к краснухе и кори и, если они не будут обнаружены, сделать прививку от этих заболеваний. Это живые ослабленные вакцины, которые запрещены к использованию во время беременности. После вакцинации нужно надежно предохраняться один месяц. Можно сделать прививку от ВПЧ в возрасте до 45 лет (см. раздел о ВПЧ).
Скрининг рака шейки матки
Начиная с 21 года (или через 3 года от начала половой жизни), рекомендуется проведение Пап-теста ежегодно или реже, если делаете Пап-тест в комбинации с анализом на ВПЧ (см. главу о шейке матки и ВПЧ).
Скрининг рака молочных желез
Женщины моложе 39 лет из группы среднего риска, не предъявляющие никаких жалоб, нуждаются лишь в самообследовании груди и ежегодном осмотре гинеколога/маммолога. Маммография с 39–40 лет раз в 1–2–3 года (зависит от страны) или после 25–35 лет, если вы из группы высокого риска РМЖ (мутации BRCA1, BRCA2, семейная история РМЖ, облучение груди в возрасте до 30 лет, предраковые процессы по результатам биопсии, пятилетний риск РМЖ более 1,7% по Gail model).
Скрининг рака яичников
С 30–35 лет или на 5–10 лет раньше, чем возраст самого молодого члена семьи, заболевшего таким раком, при наличии мутации BRCA1, BRCA2 и сохранных яичниках; синдрома Линча (также называемого наследственным неполипозным колоректальным раком) и сохранных яичниках. Ежегодно проводится анализ крови на СА-125 и УЗИ органов малого таза. Женщинам не из группы риска скрининг не показан. Он сильно критикуется и, честно сказать, не является максимально достоверным, но рекомендован за неимением лучшего варианта.
Скрининг на заболевания, передающиеся половым путем
Если у вас были незащищенные половые контакты и вы не знаете ничего о наличии/отсутствии у полового партнера этих самых инфекций (см. главу обследования на инфекции после незащищенных половых контактов).
Скрининг раковых заболеваний кожи (меланомы и пр.)
Меланому называют королевой всех раковых заболеваний, потому что она очень агрессивная, быстро прогрессирует, и имеет небольшие шансы на выживание. Но если выявить ее на самой ранней стадии, можно прожить очень долгую и счастливую жизнь. Показывайтесь один раз в год-два врачу-дерматологу для изучения всех образований на своей коже. Простой часовой визит к врачу раз в один-два года может спасти вам жизнь.
Флюорография/рентген грудной клетки
Делается один раз в год-два, начиная с 18 лет (рекомендации разнятся) в связи с наличием эпидемии туберкулеза в странах бывшего СССР.
40 лет и старше

Смотрим раздел «Чекап для женщин 18–39 лет» и продолжаем:
контролировать артериальное давление;
холестерин;
глюкозу крови;
посещать стоматолога;
делать скрининг рака яичников, если вы из группы риска;
посещать дерматолога;
делать скрининг на ИППП, если вы из группы риска;
флюорографию или рентген органов грудной клетки раз в один-два года.
Вернитесь к предыдущему разделу, там подробно расписаны все эти пункты.
После 40 лет добавляется

Скрининг колоректального рака
Начиная с 50 до 75 лет или раньше: при наличии полипов или воспалительных заболеваний кишечника;
если в семье кто-то болел раком толстой кишки (скрининг начинается на 10 лет раньше, чем возраст самого молодого члена семьи, заболевшего раком). Основной метод диагностики — колоноскопия. Она проводится каждые 10 лет или чаще при наличии таких факторов риска колоректального рака, как язвенный колит, личная или семейная история колоректального рака, а также история аденоматозных полипов.
После 75 лет скрининг, как правило, прекращается, но лучше уточнить этот момент у лечащего врача, поскольку могут быть показания для его продолжения.
Альтернативой колоноскопии у людей из группы среднего риска колоректального рака может быть:
гибкая сигмоскопия каждые 5 лет;
ирригоскопия с двойным контрастированием каждые 5 лет;
КТ-колонография (виртуальная колоноскопия) каждые 5 лет;
обычный анализ кала на скрытую кровь ежегодно (дешево, просто, но не очень точно);
иммунохимический анализ на скрытую кровь в кале, более информативен, делается каждый год;
cologuard — выявление ДНК-маркеров и крови в стуле каждые 3 года
(одобрен FDA, широко применяется за рубежом, насколько распространен в СНГ — сложно сказать).
Посещение офтальмолога
Осмотр у офтальмолога проводится каждые 2–4 года в возрасте от 40 до 54 лет и каждые 1–3 года в возрасте 55+ или чаще при уже существующих проблемах со зрением или риске возникновения глаукомы.
Маммография
После 40–50 лет каждые 1–2 года (старт маммографии зависит от рекомендаций конкретной страны, они разнятся), после 50 лет ежегодно.
Вакцинация
После 50 лет можно сделать вакцину против опоясывающего герпеса (Herpes Zoster).
В возрасте 65+ рекомендована вакцинация от пневмококка. Прививка от гриппа ежегодно. Ревакцинация от столбняка и дифтерии каждые 10 лет.
Скрининг остеопороза
Рентгеновская денситометрия — «золотой стандарт». После 65 лет проводится всем женщинам обязательно.
После 50 лет — если уже были переломы костей или есть факторы риска остеопороза (преждевременная менопауза, прием лекарственных препаратов и пр.). По показаниям иногда и ранее 50 лет.
Скрининг рака шейки матки
Пап-тест не проводится после 65 лет, если было три отрицательных теста в течение последних 10 лет.
Курильщикам
Если вы курильщик с индексом 30 пачка/лет (считаем индекс курильщика в пачках/лет, гуглим и разбираемся, все ПРОСТО!) или вы курили столько, но бросили меньше чем 15 лет назад, вам показано ежегодное низкодозированное КТ для скрининга рака легких в возрасте 55–80 лет. Рентген и флюорография не являются заменой и не выявляют рак легких, иногда даже на четвертой стадии! Используется только низкодозированное КТ! Это единственный доказанный и информативный метод выявления рака легких.
Обследование при климаксе: что и зачем нужно сдавать

В возрасте 47-50 лет многие женщины замечают у себя первые признаки климакса – нарушения менструального цикла, повышенную потливость, снижение полового влечения, отеки, резкие перепады настроения и т.д.

В этот период особенно важно следить за состоянием здоровья, т.к. именно во время климакса возникают заболевания эндокринной системы, происходят гормональные сбои, повышается риск развития заболеваний молочных желез.
Для чего нужны анализы при климаксе
При прекращении менструаций в возрасте, близком к 50-летию, женщина думает, что причиной этому стал климакс. Однако необходимо убедиться, что наступил именно климакс, ведь нарушения менструального цикла в этом возрасте могут быть связаны и с другими причинами (например, с заболеваниями органов репродуктивной системы, беременностью).
Для этого врач направляет пациентку на сдачу анализов, которые покажут уровень гормонов в организме. Во время климакса некоторые гормоны должны присутствовать в крови в определенном количестве, которое характерно для менопаузы.
Какие анализы необходимо сдать при наступлении климакса
В первую очередь врач назначает женщине анализы на половые гормоны, к которым относятся:
- Анализ на ФСГ – до наступления климакса нормой является пониженное содержание ФСГ в крови при достаточном уровне половых гормонов. При наступлении климакса уровень половых гормонов снижается, а норма ФСГ становится выше;
- Эстрадиол – от уровня этого гормона зависит прочность костей, а также формирование жировых отложений под кожей. Если значение эстрадиола понижено, возникает риск развития остеопороза и атеросклероза;
- Прогестерон – снижение показателей этого гормона является одним из признаков наступления климакса. В первые пару лет от начала климакса прогестерон отсутствует в крови;
- Анализ на ЛГ – при воздействии этого гормона происходит созревание яйцеклетки, овуляция и формирование желтого тела. Если климакс находится в активной фазе, норма содержания гормона ЛГ будет повышена.
Помимо анализов на половые гормоны, женщине необходимо пройти и другие лабораторные исследования:
- Анализ на липиды — сюда относятся анализы на холестерин (общий, ЛПВП, ЛПНП, триглицериды, индекс атерогенности). Это исследование позволит определить состояние процесса жирового обмена в организме и выявить его нарушения. При нарушении жирового обмена возникает риск таких заболеваний, как атеросклероз, болезни сердечно-сосудистой системы;
- Гормоны щитовидной железы (ТТГ, Т3 общий и свободный, Т4 общий и свободный, АТ к ТПО) – зачастую во время климакса у женщин возникают заболевания эндокринной системы, поэтому для их предупреждения необходимо проверять работу щитовидной железы;
- Анализ на глюкозу – это исследование позволяет исключить или выявить наличие сахарного диабета на ранней стадии.
С помощью полученных результатов гинеколог сможет оценить состояние здоровья пациентки и убедиться, что отсутствие менструального цикла вызвано именно климаксом. Анализы позволяют выявить изменения не только в репродуктивной сфере, но и в эндокринной, сердечно-сосудистой и других системах.
Подготовка к обследованию
Чтобы получить достоверные данные, необходимо правильно подготовиться к сдаче анализов. Следует помнить, что анализы на половые гормоны сдают в определенные дни цикла, однако, если у женщины отсутствует менструация, допускается сдавать их в любой день. Кровь из вены следует сдавать строго натощак.
Для получения более информативных результатов, необходимо сдавать анализы на гормоны в первой половине дня.
Перед сдачей крови запрещается:
- Завтракать;
- Пить кофе, чай, в некоторых случаях даже воду;
- Курить;
- Употреблять алкоголь за несколько дней до процедуры;
- Принимать лекарственные препараты (за исключением тех, которые необходимы ежедневно);
- Вступать в интимные отношения за день до сдачи анализов;
- Заниматься спортом или другими физическими нагрузками.
Выводы
Регулярное прохождение лабораторных исследований позволит выявить любые патологии в самом начале, что значительно упростит задачу по их устранению. Если нарушения будут проигнорированы, существует риск их перехода в хроническую форму. Поэтому очень важно посещать врача и проходить необходимые анализы при появлении первых признаков климакса, ведь современная медицина обладает всеми возможностями для облегчения климактерического периода при условии своевременной диагностики.
Источник https://msk.ramsaydiagnostics.ru/blog/check-up-dlya-zhenshchin/
Источник https://beautyhack.ru/telo/zhenskoe-zdorove/chekap-dlya-zhenschin
Источник https://medcentr-diana-spb.ru/tsikl/obsledovanie-pri-klimakse-chto-i-zachem-nuzhno-sdavat/